Kort fortalt

Kåre I. Birkeland har skrevet denne artikkelen fra EASD-konferansen i september 2024 (EASD: European Association for the Study of Diabetes)
Kåre er leder av Oslo Diabetesforskningssenter og er leder av Diabetesforbundets medisinske fagråd.
- Under EASD-konferansen i Madrid, 9.−13. september, ble det presentert nye ukesinsuliner som viser til gode resultater.
- En rekke studier ville også forklare hvordan GLP-1-analoger påvirker blodsukker og appetitt, og spesielt hvilken rolle effektene på GLP-1-reseptor og GIP-reseptor spiller.
- Norske presentasjoner tok for seg ferske data fra STORK Groruddalen-studien, DIALONG-studien, HUNT-undersøkelsene, og GSD som mulig systematisk veiledningsprogram i primærhelsetjenesten.
alfa – et fusjonsprotein mellom insulins alfa og betakjede og Fc-delen av immunglobulin IgG2.
Illustrasjonsfoto fra Getty Images
Mer enn 30 norske diabetesforskere og klinikere var til stede under konferansen, i tillegg til de som fulgte møtet digitalt. For diabetesforskere gir møtet muligheter til å se, høre og diskutere nyheter innen eget forskningsfelt og treffe forskere fra andre land og grupper som driver innen samme felt. Det skjer gjennom et stort antall muntlige presentasjoner og elektronisk presenterte «postere» som er vurdert og akseptert av en vitenskapelig komite. Disse sesjonene går i dypet på de enkelte forskningsfelt og er svært nyttige for aktive forskere innen feltet. Klinikerne på konferansen er mest opptatt av forskningsnyheter som nokså umiddelbart kan tas i bruk i ny behandling for norske pasienter. Slike presenteres oftest gjennom oversiktsforedrag og seminarer med ledende internasjonale eksperter.
Jeg vil her presentere noen få «høydepunkter» fra kongressen, mest av den siste kategorien – det som kan ha konsekvenser for klinisk praksis i Norge nå eller på kort sikt.
Langtidsvirkende insuliner
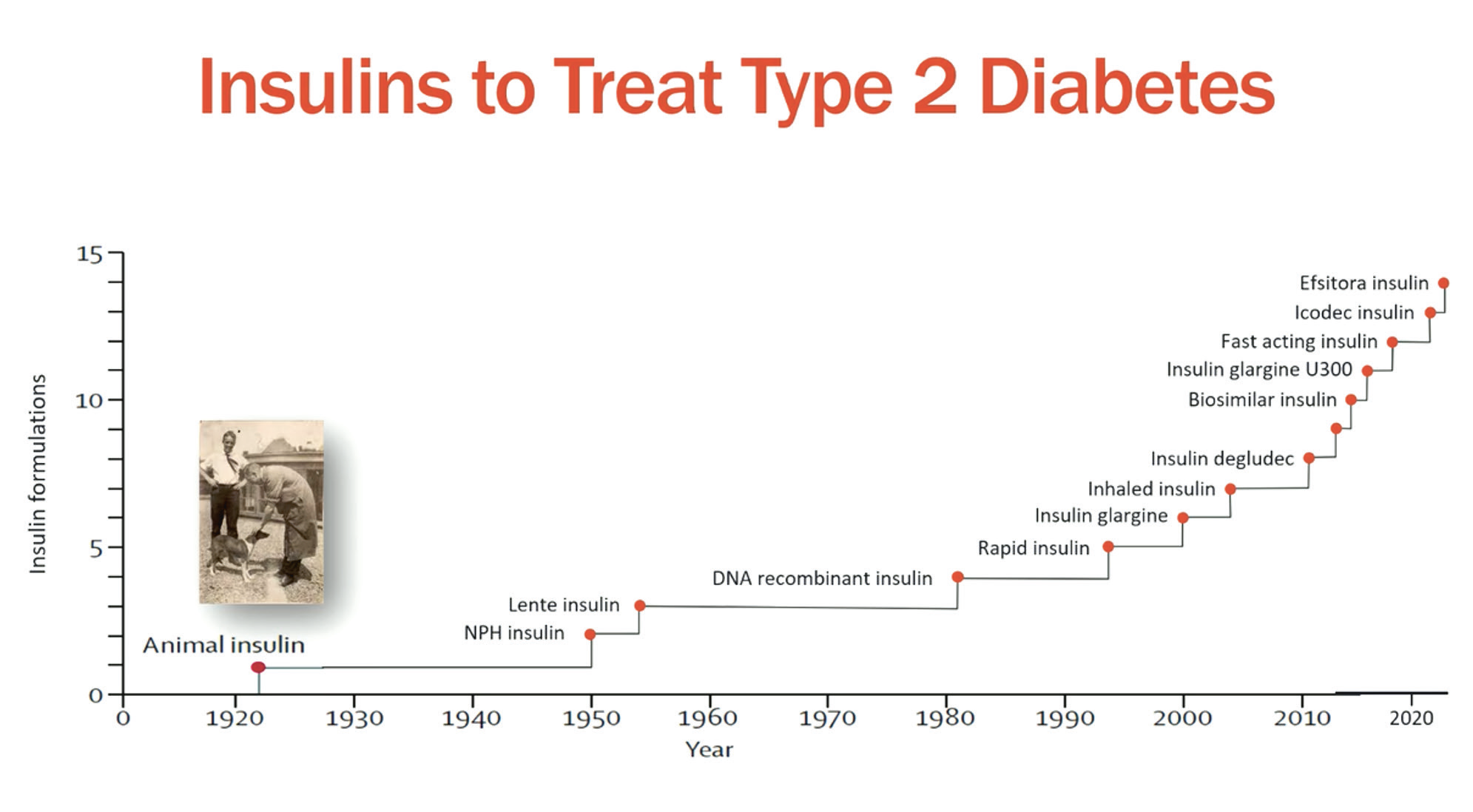
Mer enn hundre år etter at insulin ble tatt i bruk til behandling av diabetes, er insulinbehandlingen ved diabetes fortsatt ikke perfekt, og det kommer stadig nye insulintyper (figur 1). To nye insulintyper som kan injiseres én gang i uka er kommet langt i utviklingen, og flere nye studier med disse ble presentert på kongressen. Det er insulin icodec fra Novo Nordisk og insulin efsitora fra Lilly. Begge insulinene er utprøvd i en rekke store kliniske studier (typisk 6−800 pasienter i hver studie) ved diabetes type 2, og i én studie med hvert av insulinene ved diabetes type 1. Ukesinsulinene er sammenliknet med insulin degludec og insulin glargin, og prøvd både hos pasienter som ikke tidligere hadde brukt insulin samt hos pasienter som tidligere hadde brukt glargin eller degludec, og som bytter ut disse med icodec eller efsitota. I det store og hele ser ukes-insulinene ut til å fungere fint ved diabetes type 2, med minst like god effekt på HbA1c som daglige insulininjeksjoner og uten å gi flere følinger. Ved diabetes type 1 ser det for meg ut til å være litt mer usikre resultater, med tendens til flere følinger ved ukesinsulin, selv om det var svært få alvorlige følinger.
Presentert av Stefano Del Prato på EASD 2024.
Presentert på EASD 2024 av Amanda Adler
Hvem er disse insulinene for? Jeg er usikker på hvor stort fremskritt dette er for den vanlige bruker med diabetes type 2, men noen vil nok synes at 52 injeksjoner i året er å foretrekke fremfor 365. Så kan det være hensiktsmessig for personer som trenger hjelp av for eksempel hjemmesykepleier til å sette insulin, og kanskje for en del med betydelige psykiske utfordringer eller rusproblemer, som ofte hopper over de daglige insulininjeksjonene. Ingen av insulinene er i skrivende stund tilgjengelige på markedet i Norge, men ventes å komme om ikke så lenge.
Langtidsinsulin + semaglutid
På kongressen ble det også presentert nye data fra studier som hadde undersøkt en fast kombinasjon av icodec og semaglutid som gis én gang i uka. Det tilsvarer jo dagens Xultophy, hvor liraglutid og degludec injiseres én gang i døgnet i fast kombinasjon. Et nytt preparat med fast blanding og ukentlige injeksjoner vil forenkle denne behandlingen. Dette kan ha fordeler særlig hos overvektige pasienter med langtkommet diabetes type 2 og liten egen insulinproduksjon.

Det er usikkert hvor stort fremskritt dette er for den vanlige bruker med diabetes type 2, men noen vil nok synes at 52 injeksjoner i året er å foretrekke fremfor 365.
Langtidsresultater av UKPDS
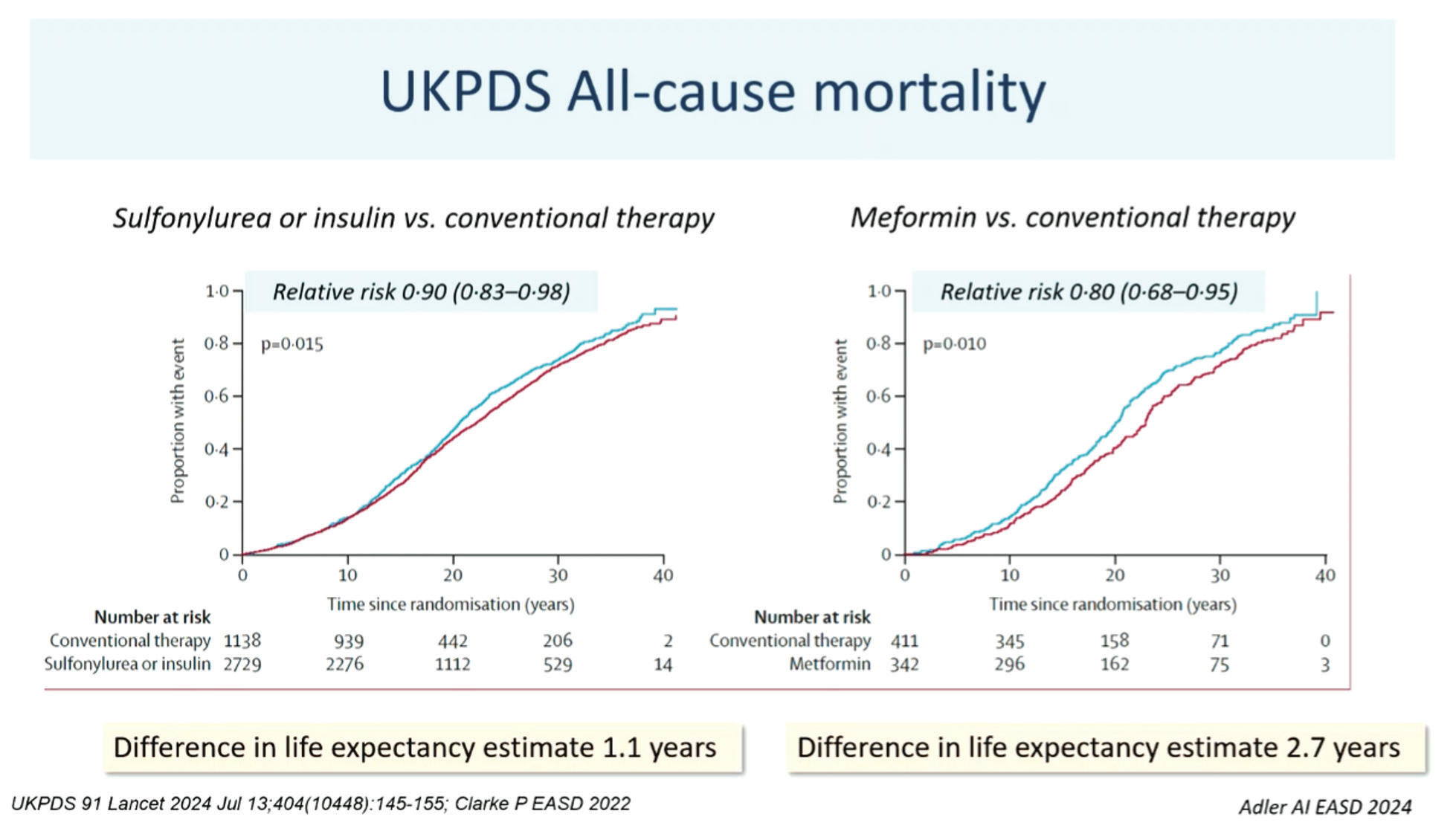
United Kingdom Prospective Diabetes Study (UKPDS) ble startet på 1970-tallet, og presenterte sine hovedresultater på EASD i Barcelona i 1998.
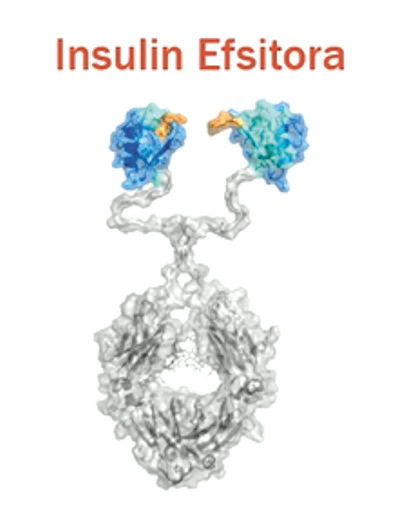
• Enkeltkjedet insulin
• Bundet til en «peptid-linker»
• Bundet til modifisert humant immunoglobulin
• Redusert affinitet til insulin reseptor med som full
agonist
• Gj.sn. halveringstid 17 dager
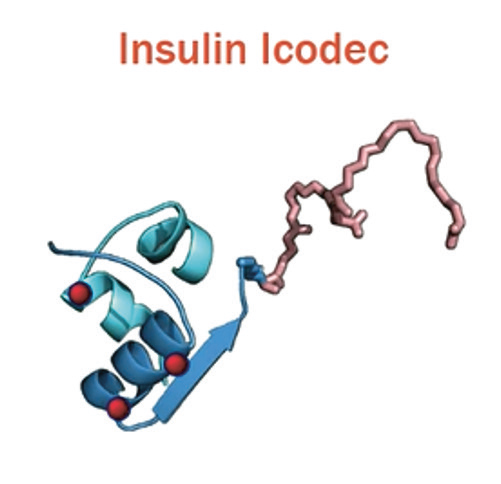
• Insulinanalog acetylert med C-20 fettsyrekjede
• Redusert affinitet til insulinreseåtr
• Redusert reseptormediert clearance og enzymatisk degradering
• Gj.sn. halveringstid 8 dager
FIGUR 3. Karakteristika for de to ukesinsulinene. Presentert på
EASD 2024 av Stefan Del Prato
Forskerne viste da for første gang at god blodsukkerkontroll kunne beskytte mot senkomplikasjoner ved diabetes type 2. På årets EASD kunne forskerne vise at selv etter 40 års oppfølging kan man se tegn til mindre komplikasjoner i gruppen av pasienter som var i «intensivt behandlet» gruppe, sammenliknet med dem som var i kontrollgruppen, og de hadde regnet seg frem til at det utgjorde 13 år lengre forventet levetid (figur 3).
som konsekvenser av hypoglykemi i «Hypo-RESOLVE»-studien,
presentert på PSAD symposium under årets EASD
Medikamenter som påvirker inkretinreseptorer
Et stort fremskritt i behandlingen av diabetes type 2 de siste årene, er medikamentene i gruppen GLP-1 (glukagonliknende peptid-1) -reseptoragonister, representert på det norske markedet av liraglutid, dulaglutid og semaglutid. Fra 1. november 2024 er også tirzepatid tilgjengelig, som er en såkalt dobbelt reseptoragonist med virkning både på GLP1-reseptor og GIP (glukoseinduesert insulinotropt polypeptid) -reseptor. På årets kongress var det en rekke studier som forsøkte å forklare hvordan disse medikamentene virker på blodsukker og appetitt, og spesielt hvilken rolle effektene på GLP1-reseptor og GIP-reseptor spiller. Dessuten kommer det nå flere nye medikamenter i klassen, og noen har også tilleggseffekter

Selv etter 40 års oppfølging kan man se tegn til mindre komplikasjoner i gruppen av pasienter som var i «intensivt behandlet» gruppe.
(glukagonliknende og amylinliknende) som bidrar til regulering av glukose- og fett-stoffskifte, og påvirker appetitt og kroppsvekt. Det blir svært spennende å følge denne utviklingen videre, og ikke minst få flere aktuelle medikamenter på markedet. Det vil forhåpentligvis både gjøre at prisen blir lavere, og at medikamentene slik blir tilgjengelig for flere og kan gi muligheten til å forsøke ulike medikamenter hvis bivirkningene på et av dem blir for store.
Pasientrapporterte data
Det er en gledelig økning i rapportering av pasientrapporterte data (PROMS) i studiene som undersøker legemidler ved diabetes. Likevel er det fortsatt mange studier som ikke rapporterer slike data, og ofte er det svært sparsomt med PROMS-resultater når studiene presenteres. I en kommentar på det norske oppsummeringsmøtet under kongressen, uttalte Marjolein Iversen ved Høgskulen på Vestlandet at det gjenstår mye arbeid før innsamling og presentasjon av PROMS er på et tilfredsstillende nivå. Og det er uklart hvordan slike data best kan samles inn i forskning og klinikk. Flere apper er etter hvert tatt i bruk, for eksempel slik at brukerne kan rapportere effekten av hypoglykemier, slik som i den australske «Hypo-resolve»-studien (figur 4). Men det usikkert hvor brukervennlige de er.
Noen norske presentasjoner:
Christin Wiegels Waage presenterte data fra elleve års oppfølging av STORK Groruddalen-studien. Forskergruppen undersøkte i 2009−2011 823 gravide kvinner i graviditetsuke 15 og 28, samt 14 uker etter de hadde født. Nå har de etterundersøkt kvinnene elleve år senere, blant annet for å se på hvordan vektutviklingen varierer i ulike etniske grupper, og hvordan dette påvirker risikoen for å utvikle diabetes og gjennomsnittlig HbA1c. Mens 48 % av sørasiatiske kvinner økte mer enn 15 % i vekt i perioden, var dette tilfelle hos kun 30 % av de nordiske kvinnene. Og det var en klar sammenheng mellom vektøkning og øknning av HbA1c i de ulike etniske gruppene.
Marte Narum presenterte nye data fra DIALONG-studien, den har undersøkt personer som har hatt diabetes type 1 i mer enn 45 år. Forskningsgruppen har vært interessert i hva som forårsaker økt risiko for åreforkalkningssykdom ved diabetes type 1. En teori er at det kan ha sammenheng med samspillet mellom tarmbakterier og kroppens immunforsvar, og de har derfor undersøkt blodnivået av flere biomarkører for lettgradig betennelsestilstand i tarmen hos pasienter med diabetes type 1, med og uten åreforkalkningssykdom i kransårene. De fant at spesielt et høyere nivå av proteinet I-FABP hos de som hadde åreforkalkningssykdom, og antyder at det kan tyde på en ødelagt slimhinnebarriere i tarmen hos disse pasientene.
Valdemar Grill presenterte nye data om LADA (latent autoimmun diabetes hos voksne) fra HUNT-undersøkelsene. LADA likner mye på «vanlig» diabetes type 1 når det gjelder arvelige faktorer, men de viste at det kan være undergrupper av LADA som er litt ulike når det gjelder sammenhengen mellom viktige genetiske varianter i HLA-systemet, nivået av GAD-antistoffer og relasjonen til andre autoimmune sykdommer, slik som hypotyreose.
German Tapia og kolleger ved Folkehelseinstituttet hadde forsøkt å finne årsakene til at barn av fedre med diabetes type 1 har litt høyre risiko for å få sykdommen enn barn av mødre med sykdommen. Det kunne skyldes at de gener som disponerer for sykdommen arves forskjellig hos gutter og jenter. Men med bakgrunn i data fra den store norske mor-barn-undersøkelsen (MoBa) finner forskerne at kjønnsforskjellen i diabetesrisiko ikke direkte skyldes forskjeller i genmønsteret som arves fra far og mor.
Marit Graue var medforfatter på et arbeid som utgikk fra en forskergruppe på Island. De hadde gjennomført en randomisert studie for å undersøke om systematisk veiledning med et verktøy som kalles «guided self-determination» (GSD) kunne påvirke risikofaktorer for åreforkalkningssykdom hos personer med økt risiko for diabetes. Gruppen de undersøkte var relativt liten, og selv om de ikke fant overbevisende effekter av programmet, konkluderte de med at et slikt relativt enkelt og rimelig veiledningsprogram kan være nyttig til bruk i primærhelsetjenesten.
Bli medlem og les flere interessante fagartikler
Helsepersonell-medlemmer mottar fire årlige utgaver av bladet Diabetesfag.











